Rehabilitacja Bydgoszcz
Doświadczeni specjaliści o uznanej marce w AthleticoMed w Bydgoszczy, rehabilitują pacjentów po urazach, kontuzjach sportowych, operacjach oraz eliminują ból. Nasi fizjoterapeuci współpracują blisko z naszymi lekarzami specjalistami z zakresu ortopedii, neurochirurgii, neurologii dzieci i dorosłych. W rehabilitacji dzieci wykorzystujemy metody Vojta, NDT Bobath oraz FITS.
TYLKO U NAS: Kinesotaping, laser wysokoenergetyczny, fala uderzeniowa w cenie sesji z fizjoterapeutą, jeżeli zalecane. Sesja trwa 60 min.
Rehabilitacja: Terapia AthleticoMed w Bydgoszczy
Rehabilitacja Bydgoszcz
dorosłych i młodzieży od 8 lat.
LISTA LEKARZY, SPECJALISTÓW REHABILITACJI i FIZJOTERAPII w Bydgoszczy














Fizjoterapeuta
Ewelina Pieczka
Magister fizjoterapiiWięcej o mnieUmów wizytęSpecjalista rehabilitacji wad postawy i skolioz dzieci
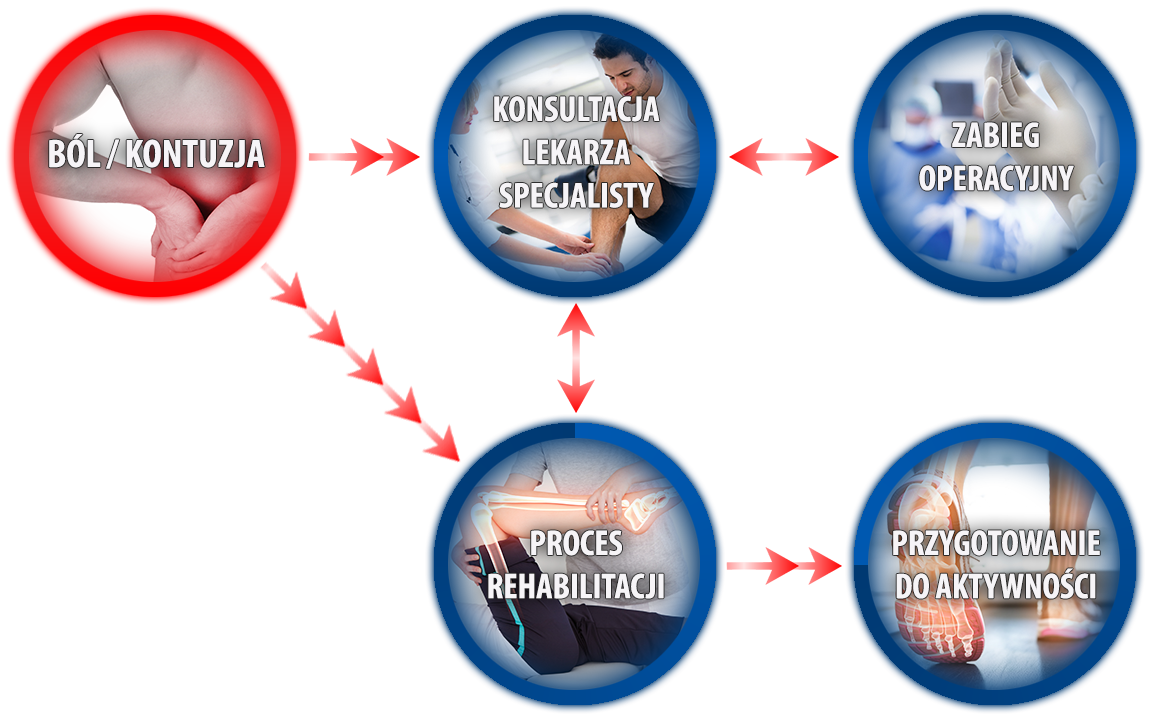

Dolegliwość, z którą pacjent zmaga się od dłuższego czasu, podejmuje bezskuteczne próby leczenia np. migrena, ból kręgosłupa, lub inne przewlekłe dolegliwości istotnie pogarszające jakość życia i samoocenę pacjenta. Tylko nieliczni pacjenci wykorzystują nowoczesne i efektywne metody leczenia bólu przewlekłego i ostrego. Personel medyczny Athletico med dysponuje wiedzą i kwalifikacjami aby z walki z bólem Pacjent wyszedł zwycięsko.
Kontuzje odnosimy najczęściej na skutek niedostatecznej profilaktyki (brak wystarczającej aktywności fizycznej, nadmierna monotonna aktywność, niedostateczne przygotowanie fizyczne)Kontuzja może być odniesiona podczas aktywności fizycznej zarówno sportowej jak i dnia codziennego np. zerwanie więzadeł krzyżowych w stawie kolanowym lub uszkodzenie przyczepu mięśnia. Pomożemy zarówno w profilaktyce jak i terapii.

Konsultacja lekarska połączona w stosownych sytuacjach z diagnostyka obrazową USG. Badanie USG podczas wizyty u ortopedy, neurologa, kardiologa wchodzi w skład kompleksowej konsultacji lekarskiej podczas której ustalany jest plan leczenia oraz rehabilitacji. W razie braku możliwości skutecznego leczenia zachowawczego, Pacjent jest kwalifikowany do zabiegu operacyjnego, który będzie wykonany przez naszych lekarzy. Wszystkie konsultacje lekarskie mają miejsce w naszym Centrum.

Zabiegi operacyjne wykonywane przez naszych lekarzy z wykorzystaniem najnowocześniejszych, małoinwazyjnych technik zawsze traktujemy jako ostateczność w schorzeniach narządu ruchu. Są wykonywane przez naszych lekarzy, na salach operacyjnych współpracujących z nami szpitali. Sale operacyjne i szpitale, są wybierane adekwatnie do charakteru operowanego schorzenia i spełniają najwyższe standardy medyczne. Leczenie pooperacyjne odbywa się w naszym Centrum.

Nasi rehabilitanci (wszyscy posiadający tytuł magistra fizjoterapii, oraz regularnie podnoszący swoje kwalifikacje w trakcie szkoleń podyplomowych) w ścisłej współpracy z naszymi lekarzami, realizują plan przywrócenia do sprawności. Konsultacje fizjoterapeutów z lekarzami specjalistami, dotyczące naszych pacjentów, są bezpłatne. Prowadzimy rehabilitacje i zabiegi fizjoterapeutyczne także w sytuacji, w której pacjent był diagnozowany lub operowany poza naszą placówką.

Dla naszych Pacjentów, ale także dla osób zajmujących się sportem amatorsko czy też zawodowo, oferujemy próby wysiłkowe oparte o najnowsze technologie, analizę biomechaniki ruchu HD, badania ergospirometryczne optymalizujące biomechanikę ruchu oraz wydolność organizmu. Pomogą one w osiągnięciu lepszego wyniku sportowego oraz mogą pomóc w uniknięciu potencjalnej kontuzji. Posiadamy najnowszy oraz unikalny sprzęt w regionie.
Rehabilitacja dzieci od 0 lat
metody Vojty, Bobath, FITS
Techniki rehabilitacji dostępne w Bydgoszczy w AthleticoMed
Rehabilitacja: FDM (FascialDistortion Model)
Opiera swoje funkcjonowanie na rozpoznawaniu jednej z sześciu typów dystorsji oraz działanie na powięzi. Metoda w bardzo dużym stopniu zwraca uwagę na gestykulację i mimikę pacjenta. W tym przypadku na postępowanie terapeutyczne w dużym stopniu wpływa pacjent, bo to właśnie on swoim zachowaniem wraz ze szczegółowo zebranym wywiadem pomaga w postawieniu trafnej diagnozy. Metoda ta doskonale sprawdza się w przypadku leczenia dysfunkcji narządu ruchu (np. skręcenia, zwichnięcia, naciągnięcia, stłuczenia) oraz w terapii bólu (np. krzyża, barku, ramion, karku, łokciatenisisty czy zamrożonego barku). Czas leczenia jest stosunkowo krótki i osiąga się dość szybkie efekty terapeutyczne co w efekcie znacznie skraca czas rekonwalescencji pacjenta.
Rehabilitacja: AnatomyTrains (Taśmy Anatomiczne)
Stosuje się tu podejście do pacjenta jako do całości funkcjonującego organizmu, nie rozpatrując osobnych mięśni w ciele człowieka tylko łącząc je w określone taśmy powiązane ze sobą powięzią tworząc organizm. Uważa się, że problem nie koniecznie leży lokalnielecz może znajdować się w innym miejscu. Poprzez zmianę wzorca funkcjonowania wywołuję on przeciążenie, a w efekcie ból określonej okolicy ciała. Likwidacja pierwotnej przyczyny bólu i poprawa wzorca ruchu pozwala na długotrwałą poprawę stanu zdrowia oraz przywrócenie równowagi pomiędzy stabilizacją a ruchem w ludzkim ciele. Wykorzystuje się techniki miękkie do pracy z pacjentem. AnatomyTrains znajduje swoje zastosowanie w przypadku leczenia bólów np. kręgosłupa, stawów, bólu mięśniowym, wadach postawy czy bólach głowy.
Rehabilitacja: KinesiologyTaping - (plastrowanie dynamiczne)
Metoda polegająca na stosowaniu aplikacji elastycznych plastrów na skórę pacjenta. Powodują one powstawanie bodźców mechanicznych (plastry nie zawierają żadnego leku). Rozciągliwość plastrów jest zbliżona do tej, którą charakteryzuje się ludzka skóra. Plastry są wodoodporne, hipoalergiczne i przepuszczalne dla powietrza. Powodują one uniesienie skóry i powięzi korygując ich ułożenie oraz poprawiając mikrokrążenie. Przed zastosowaniem aplikacji wykonuje się szczegółową diagnostykę pacjenta na podstawie testów funkcjonalnych. Metoda ta w rehabilitacji znajduje zastosowanie u każdego bez względu na wiek czy płeć. Stosowana jest np. w bólach kręgosłupa, bólach reumatycznych, obrzękach limfatycznych, zapobieganiu urazom sportowym, wspomaganiu mięśni, stanach po zwichnięciach i skręceniach stawów.
Rehabilitacja: Metoda Bobath dla dorosłych
Przeznaczona jest dla pacjentów mających zaburzenia w napięciu mięśniowym, ruchu i funkcji. Kluczowe aspekty w praktyce klinicznej, jakie zakłada koncepcja Bobath, to:
- badanie przyczyn wraz z analizą ruchu;
- integracja ruchu i kontroli posturalnej nakierowanej na zadanie; użycie bodźca proprioceptywnego i czuciowego (torowanie);
- strategie postępowania i leczenia;
- mierzenie rezultatów terapii.
Głównym założeniem tej koncepcji rehabilitacyjnej jest przywrócenie pacjentowi optymalnej funkcji. W terapii brane są pod uwagę oczekiwania oraz potrzeby pacjentów. Terapeuci pracujący według koncepcji Bobath, aby osiągnąć cel, oceniają pacjenta pod kątem odzyskania sprawności ruchowej. Szczególną uwagę zwraca się pozycjonowanie. Naukę czucia własnego ciała w przestrzeni i możliwość korekcji do prawidłowego wzorca. Koncepcja ta wpływa na poczucie równowagi zarówno w statyce jak i w dynamice. Uczy ergonomicznego wykorzystania struktur mięśniowych w ruchu.
Rehabilitacja: Terapia manualna wg. Cyriaxa
Medycyna ortopedyczna dr. Cyriax’a – pełna diagnostyka i leczenie narządu ruchu kręgosłupa i stawów obwodowych, techniki manipulacji, odblokowania ograniczenia ruchu w stawach.
- Najważniejszym momentem terapii jest postawienie poprawnej diagnozy, dlatego poświęcamy tutaj bardzo dużo uwagi.
- Terapia dobierana jest indywidualnie dla każdego pacjenta.
- Nie ma możliwości zastosowania uogólnionej terapii dla wszystkich pacjentów.
- Każdy pacjent jest zupełnie inny !!!
Podstawowym założeniem Medycyny Ortopedycznej wg Cyriax'a jest leczenie wzorca klinicznego – jednostki chorobowej. Przez zaproponowany w metodzie wywiad i badanie funkcjonalne uzyskujemy kompletną informacje na temat badanego pacjenta. Dla wszystkich jednostek chorobowych metoda oferuje lokalne, bezpośrednie, sprawne i korzystne ekonomicznie leczenie. Różnicowanie można przeprowadzić przez szczegółowy wywiad i badanie funkcjonalne, a dokładną lokalizacje podrażnionych struktur można poznać albo przez obecność objawów lokalizujących albo przez palpację. Wówczas możemy mówić o szczegółowej diagnozie. Metoda Cyriax’a to przede wszystkim dokładna diagnostyka, a więc: trafny wywiad i badanie funkcjonalne wszystkich struktur w okolicy uszkodzenia.
Diagnoza ta odbywa się poprzez:
- szukanie nierozerwalnych podobieństw i obiektywnych objaw,
- zwracanie uwagi na dzwonki alarmowe (symptomy wskazujące na poważne uszkodzenia),
- ocenianie czucia końcowego (informacja o strukturach ograniczonych ruchowo),
- używanie testów funkcjonalnych,
- szukanie objawów lokalizujących, a palpacji tylko wtedy, kiedy jest konieczna,
- używanie zasady selektywnego napięcia,
- używanie ruchów fizjologicznych,
- ocenianie struktur inert - niekurczliwych i kontraktil – kurczliwych (struktury inert to: torebka stawowa, więzadła, kaletki maziowe, opona twarda, osłonka oponowa i korzenie nerwowe, nerwy obwodowe a struktury kontraktil to: ścięgno, brzusiec mięśnia, przejście mięśnia w ścięgno, przyczep ścięgna do kości).
W tej terapii rehabilitacyjnej wykorzystywane są następujące środki terapeutyczne:
- głęboki masaż poprzeczny,
- mobilizacje / manipulacje,
- rozciąganie torebki stawowej,
- trakcja.
Rehabilitacja: Terapia Mc Kenzie
Metoda McKenziego , a właściwie "mechaniczna diagnoza i terapia " to sposób leczenia: zespołów bólowych kręgosłupa, stanów ostrych dyskopatii tj.: rwa kulszowa, rwa barkowa, rwa udowa ,a także problemów ze stawami obwodowymi ( staw skokowy, kolanowy,biodrowy, barkowy, łokciowy etc.).
Terapia wyróżnia się na tle innych form leczenia rehabilitacyjnego -wyżej wymienionych dolegliwości, ponieważ większość z nich skupia się tylko na skutkach schorzeń kręgosłupa- objawach, czyli na uśmierzeniu dolegliwości bólowych, bez poznania mechanizmów ich powstania.
Metoda McKenziego nie ogranicza się tylko do zlikwidowania bólu kręgosłupa. Jej celem jest znalezienie mechanizmu przyczynowo-skutkowego bólu, jego zlikwidowanie i przeciwdziałanie nawrotom dolegliwości- reedukacja wykonywania czynności życia codziennego.
Rehabilitacja: PNF Proprioceptive Neuromuscular Facilitation
Metoda PNF, czyli proprioceptywne nerwowo-mięśniowe torowanie ruchu (ang. proprioceptive neuromuscular facilitation), to metoda kompleksowej kinezyterapii, oparta na neurofizjologicznych zasadach wykonywania czynności ruchowych i ich rozwoju w trakcie życia człowieka, wykorzystywana do odzyskiwania utraconych lub kształtowania zaburzonych umiejętności ruchowych.
Metoda uwzględnia odczuwanie własnego ruchu (propriocepcję) oraz skupia się na ułatwianiu ruchu zgodnego z fizjologicznymi sposobami wykonywania jak najbardziej skutecznej czynnościowo aktywności ruchowej.
Metodę PNF stosuje się w leczeniu i rehabilitacji pacjentów z zaburzeniami w obrębie układu kostno-stawowego, mięśniowego i nerwowego, w szczególności.
PNF dzięki różnorodności stosowanych technik i wzorców ruchowych pozwala na indywidualną pracę z pacjentem. W zależności od potrzeb pacjenta, wykorzystuje się techniki uczące ruchu i koordynacji, stabilizujące, rozluźniające, mobilizujące, przeciwbólowe i inne, a także program ćwiczeń funkcjonalnych na materacu.
Terapia metodą PNF poprawia koordynację i równowagę, zwiększa siłę i wytrzymałość mięśniową, polepsza czucie głębokie, zwiększa zakresy ruchu.
Rehabilitacja: Laser wysokoenergetyczny
Forma fizykoterapii laserem o unikalnej długości fali 1064 nm dotychczas dostępna tylko dla lasera NdYAG. Optymalny stosunek pochłaniania oraz głębokości przenikania z wykorzystaniem długości fali 1064 nm oraz mocy 12 W. Moc wyjściowa 12W jest kilkadziesiąt razy wyższa niż w tradycyjnej „zimnej” laseroterapii co zapewnia głębokie przenikanie energii do tkanek i znakomity efekt terapeutyczny. Laser wysokoenergetyczny skutecznie łagodzi stan zapalny i uśmierza ból dzięki tworzeniu fali fotochemicznej wewnątrz tkanek.
Efekt fotomechaniczny – wyzwala mechaniczne wibracje, które przenosząc się do wnętrza komórek stymulują drenaż limfatyczny
Efekt fototermiczny – transfer ciepła do tkanek pobudza krążenie krwi, zwiększając tym samym dostawę tlenu i składników odżywczych
Zastosowanie:
- zapalenie stawów
- bóle kręgosłupa
- endozopatie takie jak: łokieć tenisisty i ostroga piętowa
- urazy mięśni i więzadeł
- zespół bolesnego barku
- punkty spustowe (obszary w mięśniach w postaci zgrubień i guzków, które pod wpływem nacisku wywołują znaczne uczucie bólu)
Zależnie od miejsca na które oddziałuje laser, efektem terapii jest zmniejszenie bólu mięśni już po pierwszym zabiegu, ograniczenie obrzęków, stanów zapalnych i pobudzenie regeneracji tkanek, a także zwiększenie dostarczania składników odżywczych przez układ krążenia oraz absorbcji produktów ubocznych przez układ limfatyczny.
Rehabilitacja: Fala Uderzeniowa
Pozaustrojowa fala uderzeniowa, czyli tzw. ESWT (Extracorporeal shock wave therapy) to obecnie jedna z najlepszych metod, stosowana z powodzeniem w leczeniu chronicznego bólu, który związany jest z układem ruchu. Powstająca na skutek gwałtownych zmian ciśnienia w specjalistycznym aparacie fala uderzeniowa przenika nawet na kilka centymetrów w głąb ludzkiego ciała dając doskonały efekt terapeutyczny w licznych schorzeniach narządu ruchu.
Efektem terapeutycznego użycia fali uderzeniowej jest działanie przeciwbólowe, defragmentacyjne, regeneracyjne i relaksacyjne.
Zastosowanie:
- Bardzo efektywna terapia endozopatii i tendinopatii o charkterze przeciążeniowym.
- Poza leczeniem konuzji narządu ruchu znajduje zastosowanie w medycynie estetycznej i urologii.
Terapia falą uderzeniową często przynosi ulgę pacjentom, którym nie pomogły standardowe formy terapii. Dla większości chorych mogą stać się doskonałą alternatywą operacji, nie niosąc ze sobą działań niepożądanych.
Pozostałe techniki rehabilitacji dostępne w AthleticoMED w Bydgoszczy
- Trening funkcjonalny
- Analiza chodu i projektowanie wkładek ortopedycznych
- INDIBA Activ 8
- Trrening Medyczny

Pon - Pt
08:00 - 20:00
Rehabilitacja Bydgoszcz
Naszymi pacjentami zajmuje się specjalistyczny zespół lekarzy i magistrów o wysokiej renomie. Jako Centrum Leczenia Bólu i Kontuzji ATHLETICOMED rozumiemy, że pacjent szybciej dojdzie do zdrowia jeżeli leczenie będzie skoordynowane między lekarzami. Pomoże to także zmniejszyć koszty, które ponosi Pacjent oraz przyspieszy proces powrotu do zdrowia. Zapraszamy na rehabilitację do Bydgoszczy - nasi fizjoterapeuci postawią Cię na nogi!
Ogólnopolska bezpłatna infolinia Rzecznika Praw Pacjenta
800 190 590
czynna w pn. - pt. w godz. 8:00 - 20:00
Specjalizacje naszych lekarzy: Neurochirurg Bydgoszcz, Neurolog Bydgoszcz, Ortopeda Bydgoszcz, Kardiolog Bydgoszcz
Copyright © Wszelkie Prawa Zastrzeżone